FocusCe que le chirurgien-dentiste doit savoirJean-Christophe Fricain*Mathilde Fénelon*
*Service de chirurgie orale, Pôle d’odontologie et santé buccale, CHU BordeauxCentre de compétence des maladies rares orales et dentaires, O-RARES, Pôle d’odontologie et santé buccale, CHU BordeauxDépartement de chirurgie orale, UFR Odontologie, Université de Bordeaux
Pages suivantes
Quelles sont les 7 formes cliniques des épulis ?
1. Épulis inflammatoire (plasmocytaire)
Nodule indolore, pédiculé, érythémateux, parfois ulcéré (fig. 1a).
Forme gravidique fréquente au 2ᵉ et 3ᵉ trimestres (fig. 1b). Favorisée par l’augmentation du taux de progestérone, œstrogènes, prostaglandines entraînant une vasodilatation.
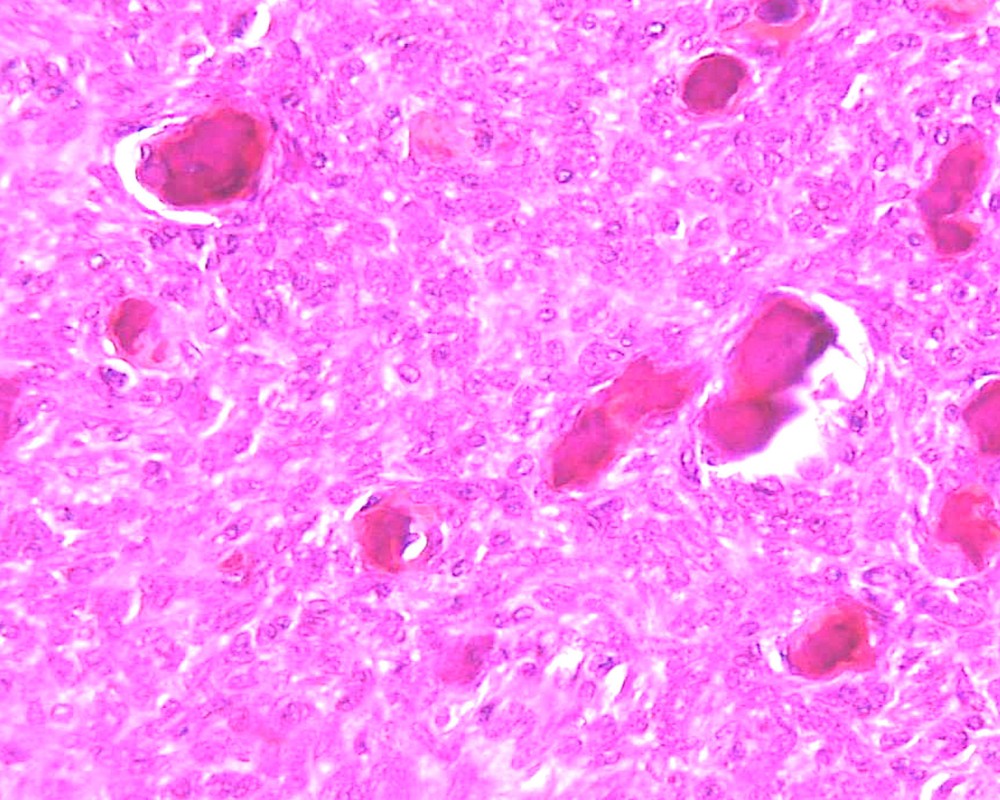
Histologie: tissu conjonctif richement vascularisé + infiltrat massif de plasmocytes (fig. 1c).
2. Épulis fibreuse
Nodule ferme, muqueuse de couleur normale (fig. 2a et b).
Stade évolutif tardif de la forme inflammatoire.
Histologie : collagène abondant, vascularisation réduite, infiltrat discret. Il peut s’agir d’une forme transitionnelle avec épulis fibroblastique ulcérée calcifiante. On observe alors des fibroblastes nombreux, moins de collagène, possible métaplasie osseuse (fig. 2c).
3. Épulis fibroblastique ulcérée calcifiante/ossifiante
Egalement appelé fibrome ossifiant périphérique.
Lésion souvent ulcérée, présentant un risque de récidive (fig. 3a et b).
Histologie: ulcération recouvrant une zone inflammatoire polymorphe associée à une zone fibreuse contenant de petites calcifications plus ou moins associées à de l’os trabéculaire métaplasique, parfois bordées d’ostéoclastes (fig. 3c).
4. Épulis post extractionnel
Granulome intra-alvéolaire suite avulsion dentaire (fig. 4a et b).
Absence de cicatrisation spontanée.
5. Épulis fissuratum (hyperplasie fibro-épithéliale sous-prothétique)
Réaction hyperplasique due à une prothèse adjointe mal adaptée (fig. 5a et b).
Localisation vestibulaire, formant un ou plusieurs bourrelets fibreux parallèles à la crête alvéolaire.
Favorisée par la résorption osseuse chez le sujet âgé.
6. Épulis congénital du nouveau-né
- Nodule gingival recouvert d’une muqueuse normale ou lésion inflammatoires granulomateuses, rouge (figure 6A)
- Peut gêner l’alimentation voire la respiration. Sexe ratio : 8/1
- Histologie : cellules granuleuses qui n’expriment pas la protéine S100 (Figure 6B)
- L’étiologie n’est pas connue
7. Épulis à cellules géantes
- Granulome à cellules géantes appellé abusivement Epulis à cellules géantes et autrefois dénommée tumeur à myéloplaxe
- Lésion pédiculée aspect violine (figures 7 A et B)
- Eliminer tumeur brune d’hyperparathyroidie (rechercher hypercalcémie et hypophosphorémie)
- histologie : cellules géantes multinuclées marquant le CD 68 (Macrophage) (Figure 7C)..
Comment poser un diagnostic ?
Diagnostic clinique de « coup d’œil » qui doit être confirmé systématiquement par l’examen anatomopathologique de la pièce d’exérèse
Quelle prise en charge ?
Réaliser l’exérèse complète à la lame ou au laser diode sous anesthésie locale. Un curetage osseux est nécessaire pour le fibrome ossifiant périphérique, le granulome à cellules géantes et l’épulis post-extractionnel.
Demander un examen anatomopathologique sur la pièce opératoire car des lésions malignes peuvent simuler une épulis (carcinome épidermoïde intra-osseux primitif, plasmocytome, métastase gingivale…).
Rassurer le patient sur la bénignité et l’absence de contagiosité.
Suivi à 3 semaines pour annonce du diagnostic anatomopathologique et à 6 mois pour vérifier l’absence de récidive.
Quelle est l’évolution ?
Absence de récidive si l’exérèse est complète.








Commentaires