Questions…
Question 1 Quelle est l’étiologie des péri-implantites ?
Question 2 Quelles sont les options thérapeutiques ?
Question 3 Quels sont les résultats, quel est le pronostic ?
Commentaires
1. Quelle est l’étiologie des péri-implantites ?
L’étiologie est plurifactorielle et associée au terrain spécifique du patient.
La prédisposition génétique à la maladie parodontale est bien entendu à prendre en considération. Le contrôle de plaque, l’occlusion, la qualité des adaptations prothétiques, les excès de ciment, le tabac, la position des implants, les états de surface implantaire, la stabilité des tissus mous péri-implantaires, etc., sont autant de facteurs qui influenceront l’apparition plus ou moins précoce de la pathologie.
Il est difficile de hiérarchiser ces facteurs. Toutefois, le contrôle de plaque du patient et les rendez-vous réguliers de maintenance professionnelle paraissent des prérequis indispensables.
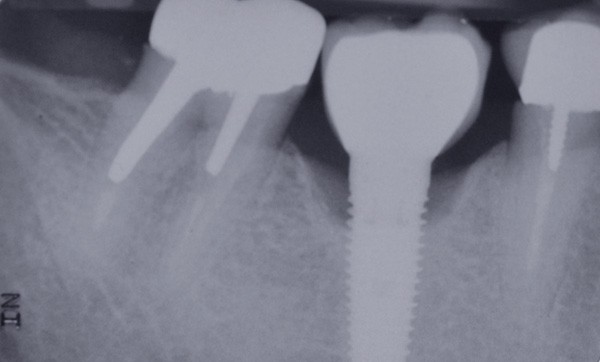
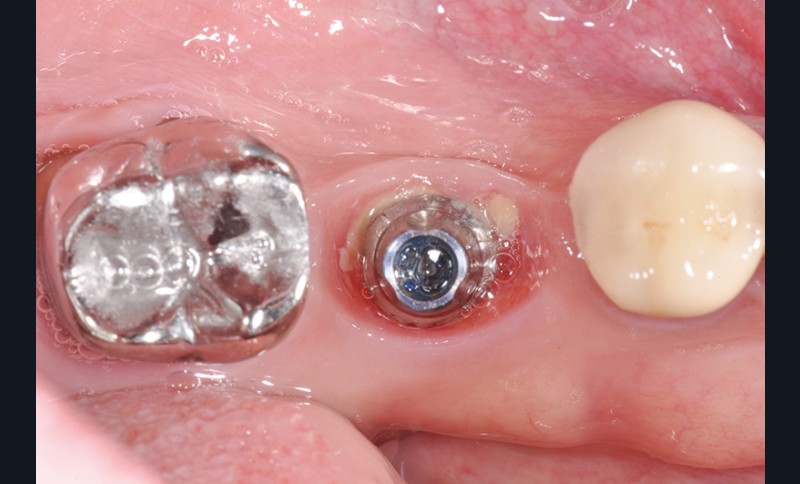
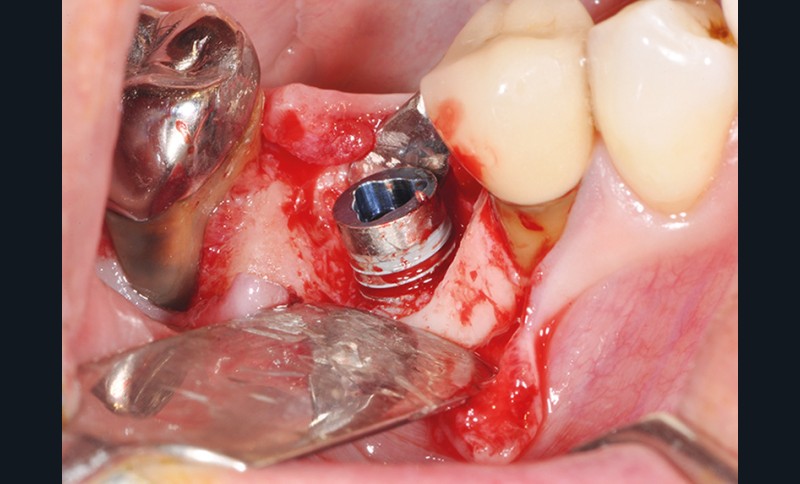
La stabilité des tissus mous autour des implants apparaît également comme un facteur très déterminant. L’absence de barrière kératinisée stable crée une mobilisation haute des tissus jusqu’au col implantaire. Cela a pour conséquence l’apparition de déhiscence gingivale, puis la disparition de l’os vestibulaire ou lingual.
La surface implantaire, ainsi exposée, fait office de porte d’entrée bactérienne. L’état de surface et sa capacité à fixer plus ou moins facilement les bactéries jouent alors un rôle primordial dans l’évolution de la pathologie.
Ce sujet est depuis de nombreuses années discuté et étudié dans le monde de l’implantologie. Il est évident que certaines surfaces présentent, soit par leur mode d’obtention, soit par leur niveau de rugosité, davantage de risques.
L’action préventive sur les différents facteurs étiologiques paraît de loin la meilleure attitude à adopter.